
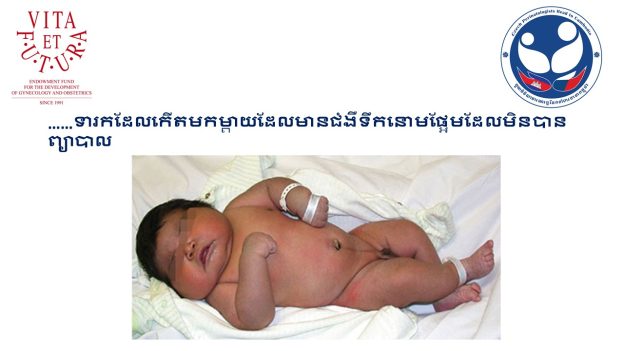
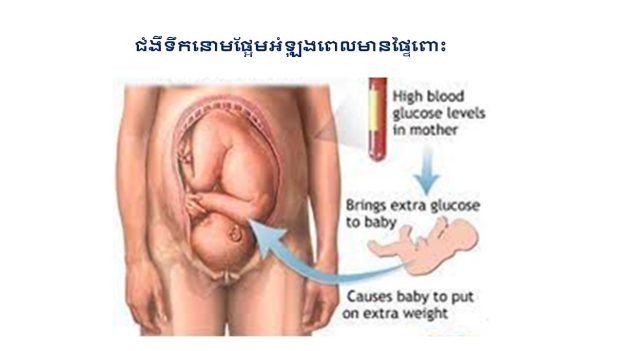
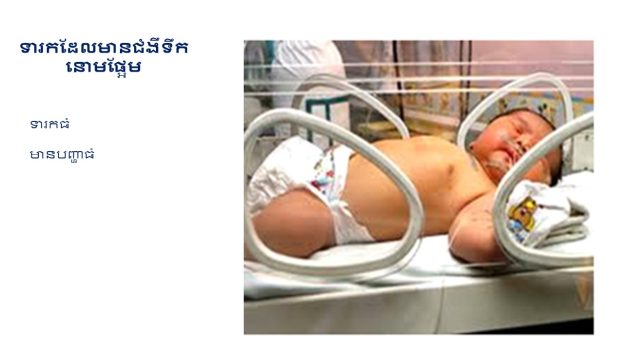
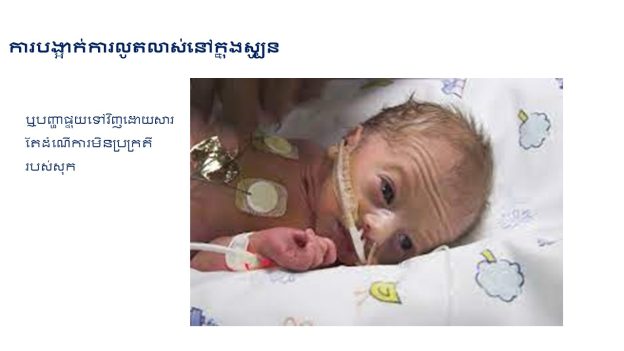
ជំងឺទឹកនោមផ្អែមអំឡុងពេលមានផ្ទៃពោះ
- ជំងឺទឹកនោមផ្អែមមុនពេលមានផ្ទៃពោះ ក្នុងចំណោម 1-2 % នៃការមានផ្ទៃពោះ
- ជំងឺទឹកនោមផ្អែមប្រភេទ 1
- ជំងឺទឹកនោមផ្អែមប្រភេទ 2
- ប្រភេទផ្សេងទៀត (តិចតួច)
- ជំងឺទឹកនោមផ្អែមអំឡុងពេលមានផ្ទៃពោះ ក្នុងចំណោម 10-25 % នៃការមានផ្ទៃពោះ
- ជំងឺញាក់សាច់ដុំ (ញាក់មាត់រឺសកម្មភាពផ្សេងៗ)
- បង្កើនហានិភ័យនៃជំងឺទឹកនោមផ្អែមនៅពេលក្រោយ
ផលវិបាកនៃជំងឺទឹកនោមផ្អែមដែល មិនបានព្យាបាលក្នុងពេលមានផ្ទៃពោះ
ទាំងជំងឺទឹកនោមផ្អែមមុនមានផ្ទៃពោះ និង អំឡុងពេលមានផ្ទៃពោះ
- ទារកធំលើសធម្មតា
- ទារកដែលមានជំងឺទឹកនោមផ្អែម (កង្វះជាតិស្ករក្នុងឈាម, ជំងឺខាន់លឿង, ជំងឺផ្លូវដង្ហើម ... …)
- តម្រូវការថែទាំដិតដល់ចំពោះទារកដែលទើបនឹងកើត
- គ្រោះថ្នាក់ពេលសម្រាល, ស្មារបស់ទារកជាប់គាំងនៅក្នុងឆ្អឹងអាងត្រគាករបស់ម្តាយ អំឡុងពេលសម្រាល
- ការស្លាប់របស់ទារក
- ផលវិបាករយៈពេលវែងសម្រាប់កុមារ
- ម្តាយ៖ បញ្ហាក្នុងការព្យាបាលរបួស
ផលវិបាកនៃជំងឺទឹកនោមផ្អែមដែលមិនបានព្យាបាលក្នុងពេលមានផ្ទៃពោះ
ជំងឺទឹកនោមផ្អែមមុនពេលមានផ្ទៃពោះ
- ការរលូតកូន
- ពិការភាពនៃការលូតលាស់ពីកំណើត
- ការបង្អាក់ការលូតលាស់
- ជម្ងឺបម្រុងក្រឡាភ្លើង
- កំណើតមិនគ្រប់ខែ
ជំងឺទឹកនោមផ្អែមពេលមានផ្ទៃពោះ (GDM)
- ជាទូទៅចាប់ផ្តើមនៅចុងបញ្ចប់នៃត្រីមាសទី 2
- ធម្មតាឡើងវិញបន្ទាប់ពីកើតកូនរួច
- លេចឡើងចំពោះស្ត្រីដែលមានជំងឺហ្សែនតពូជ
- ជាងពាក់កណ្តាលនៃពួកគេនៅទីបំផុតនឹងវិវត្តទៅជាជំងឺទឹកនោមផ្អែមអចិន្ត្រៃយ៍ (ភាគច្រើនជាប្រភេទទី 2)
- កត្តាហានិភ័យផ្សេងទៀត៖
- អាយុលើសពី 30
- លើសទម្ងន់ / ជំងឺធាត់ ការឡើងទម្ងន់ខ្លាំងក្នុងពេលមានផ្ទៃពោះ
- ជំងឺលើសឈាម
- ការជក់បារី
- កង្វះសកម្មភាពរាងកាយ។ល។
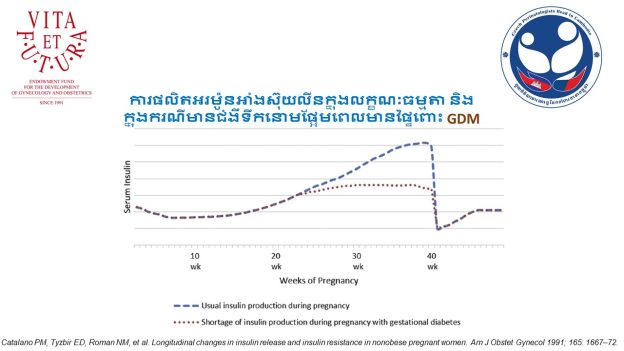
ការធ្វើតេស្តរកជំងឺទឹកនោមផ្អែមក្នុងពេលមានផ្ទៃពោះ
- នៅពេលចាប់ផ្តើមមានផ្ទៃពោះ
- ដើម្បីតេស្តរក "ជំងឺទឹកនោមផ្អែមក្មុងពេលមានផ្ទៃពោះ GDM ដំបូង" ឬជំងឺទឹកនោមផ្អែមដែលមានស្រាប់
- កម្រិតជាតិស្ករក្នុងឈាមនៅពេលតមរឺបង្អត់អាហារ
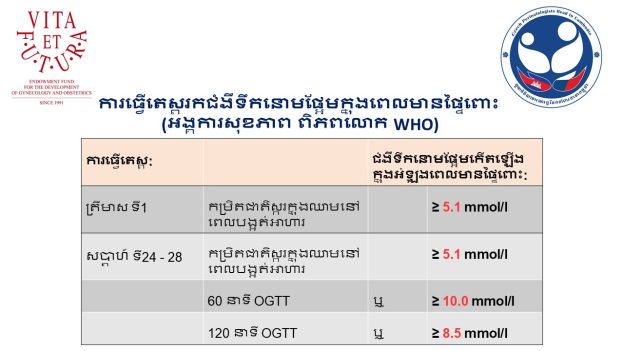
2. នៅចន្លោះរវាងសប្តាហ៏ទី 24 និងទី 28
- ដើម្បីរកមើលជំងឺទឹកនោមផ្អែមក្នុងពេលមានផ្ទៃពោះGDM
- OGTT- Oral glucose tolerance test (ការវាស់ស្ទង់ការឆ្លើយតបរបស់រាងកាយទៅនឹងជាតិស្ករ (គ្លុយកូស)តាមផ្លូវអាហារ (មាត់))
របៀបស្ទង់ការឆ្លើយតបរបស់រាងកាយទៅនឹងជាតិស្ករ
(គ្លុយកូស)តាមផ្លូវអាហារ (មាត់) OGTT ដែលត្រឹមត្រូវ
- នាពេលព្រលឹម, យ៉ាងហោចណាស់ 8 ម៉ោងបន្ទាប់ពីញុាំអាហារលើកចុងក្រោយរួច
- មានរបបអាហារនិងសកម្មភាពរាងកាយធម្មតាមួយថ្ងៃមុនពេលធ្វើតេស្ត
- ពន្យារការធ្វើតេស្តក្នុងករណីមានជំងឺឆ្លង ប្រើថ្នាំព
- ន្យាការកើតកូនមិនទាន់គ្រប់ខែ (tocolytic) ឬ
- ថ្នាំបំបាត់ការរលាក (corticosteroids)
- ប្រើថ្នាំជាប្រចាំបន្ទាប់ពីធ្វើតេស្តរួច
- សម្រាករាងកាយក្នុងពេលតេស្ត កុំជក់បារី
- កំហាប់ស្ករនៅក្នុងឈាមពីសំណាកឈាមដែលយក
- ពីសរសៃវែន
- (អត់អាហារ, ក្នុងពេល 60 និង 120 នាទី)
- វិនិច្ឆ័យក្នុង 30 នាទី (ការវិនិច្ឆ័យពេលក្រោយ
- គឺអាចធ្វើទៅបានតែក្នុងករណីដោយប្រើបំពង់យកឈាម ពិសេសដែលមានផ្ទុកនូវសារធាតុបង្អាក់ការបំបែកស្ករ ដូចជា
(natrium fluoride + EDTA + citrate)
ការឆ្លើយតបរបស់រាងកាយទៅនឹងជាតិស្ករ (គ្លុយកូស)តាមផ្លូវអាហារ (មាត់) OGTT „សម្រាប់ផឹក“
- មានគ្លុយគូស 75 g
- ក្នុង 200 - 300 ml នៃទឹក
- អាចបន្ថែមទឹកក្រូចឆ្មារ ពីរ បី តំណក់
ការគ្រប់គ្រងជំងឺទឹកនោមផ្អែមអំឡុងពេលមានផ្ទៃពោះGDM
ប្រើយុទ្ធសាស្រ្តផ្សេងគ្នាចំពោះអ្នកជំងឺទឹកនោមផ្អែមក្នុងពេលមានផ្ទៃពោះ GDM អាស្រ័យទៅលើ:
- ការផ្តោតលើរោគសញ្ញាកើតពី GDM
- ការព្យាបាល
- ទំហំនៃ (ការចិញ្ចឹមនៃជាលិកាដោយសារធាតុចិញ្ចឹម) របស់ទារក
- កត្តាហានិភ័យផ្សេងទៀត
ចំណាត់ថ្នាក់នៃហានិភ័យអាចជួយកាត់បន្ថយការព្យាបាលហួសកំណត់
ហានិភ័យទាប និង ហានិភ័យខ្ពស់
“ហានិភ័យទាប” GDM
ត្រូវតែបំពេញតាម លក្ខណៈវិនិច្ឆ័យទាំងអស់ដូចតទៅ:
- គ្រប់គ្រងបានល្អនៃជំងឺទឹកនោមផ្អែមក្នុងពេលមានផ្ទៃពោះGDM
- ព្យាបាលដោយគ្រប់គ្រងរបបអាហារតែមួយមុខ ឬប្រើថ្នាំតិចតួច
- ពិនិត្យការលូតលាស់របស់ទារកតាមការឆ្លុះអេកូ (វាស់បរិមាត្រនៃរង្វង់ពោះ abdominal circumference percentile)
- អវត្តមានកត្តាហានិភ័យផ្សេងទៀត
“ហានិភ័យខ្ពស់” GDM
បំពេញតាមលក្ខណៈវិនិច្ឆ័យខាងក្រោមណាមួយ៖
- គ្រប់គ្រងមិនបានល្អនៃជំងឺទឹកនោមផ្អែមក្នុងពេលមានផ្ទៃពោះGDM
- ព្យាបាល GDM ដោយប្រើថ្នាំកម្រិតខ្ពស់
- ការលូតលាស់មិនប្រក្រតីនៃទារកពេលពិនិត្យតាមអេកូ
- មានកត្តាហានិភ័យផ្សេងទៀត (ជំងឺធាត់ លើសឈាម ជាដើម)
ការថែទាំវេជ្ជសាស្រ្តសម្រាប់ "ហានិភ័យទាប" GDM
- ការថែទាំជំងឺទឹកនោមផ្អែមដោយគ្រូពេទ្យដែលជំនាញខាងទឹកនោមផ្អែម
- ការថែទាំសម្ភពជាប្រចាំ
- ការប៉ាន់ប្រមាណទម្ងន់របស់ទារកមុនពេលសម្រាល
- ការសម្រាលកូននៅមជ្ឈមណ្ឌលសម្ភពគឺមិនចាំបាច់ទេ។
ការថែទាំជាប្រចាំមុនពេលសម្រាលកូននៅប្រទេសឆេកូ CZ
- ពិនិត្យមួយខែម្តង រហូតដល់សប្តាហ៏ទី 36 , ពិនិត្យមួយសប្តាហ៏ម្តងចាប់ពីសប្តាហ៏ទី 37
- ត្រីមាសទី 1 ត្រូវពនិត្យរករូបរាងចំឡែកពីកំណើតរបស់ទារក
- ឆ្លុះអេកូបីដង: រហូតដល់សប្តាហ៏ទី 14, សប្តាហ៏ទី 20-22 (មើលរូបរាងទារក), សប្តាហ៏ទី 30-32
- ធ្វើតេស្តនៅមន្ទីរពិសោធន៍ពីរដង: រហូតដល់សប្តាហ៏ទី 14, សប្តាហ៏ទី27-32
- CTG: ចាប់ពីសប្តាហ៏ទី 38 មួយអាទិត្យម្តង
ការថែទាំវេជ្ជសាស្រ្តសម្រាប់ "ហានិភ័យខ្ពស់" GDM
- ការថែរទាំសម្ភព និង ការសម្រាលកូនធ្វើនៅមជ្ឈមណ្ឌលសម្ភព
- វាស់ការលូតលាស់របស់ទារកនៅត្រីមាសទី 3 ចន្លោះពេល 3 សប្តាហ៍ម្តង
- អ្នកជំងឺដែលមានការប្រើប្រាស់ថ្នាំអាំងស៊ុយលីនបានល្អត្រឹមត្រូវ គួរតែសម្រាលកូននៅកាលបរិច្ឆេទកំណត់
- អ្នកជំងឺដែលគ្រប់គ្រងមិនបានល្អ ទាមទារឱ្យមានការវិនិច្ឆ័យជាបុគ្គលផ្ទាល់
ការជ្រើសរើសការជំរុញការសម្រាលមុនពេលមិនធ្វើឱ្យលទ្ធផលនៃការមានផ្ទៃពោះ ប្រសើរឡើងទេ ហើយក៏មិនផ្លាស់ប្តូរហានិភ័យដែរ
ជំងឺទឹកនោមផ្អែមពេលមានផ្ទៃពោះGDM
ការផ្លាស់ប្តូររបៀបរស់នៅ
- របបអាហារ
- សកម្មភាពរាងកាយ
- កាត់បន្ថយអារម្មណ៏ស្មុគស្មាញ ស្រេស្ត
- ដេកអោយបានល្អគ្រប់គ្រាន់
ព្យាបាលដោយឱសថសាស្ត្រ: ថ្នាំអាំងស៊ុយលីន ថ្នាំទឹកនោមផ្អែម
គោលបំណងនៃការព្យាបាលជំងឺទឹកនោមផ្អែមពេលមានផ្ទៃពោះGDM
កម្រិតគ្លុយកូសធម្មតានៅក្នុងឈាម
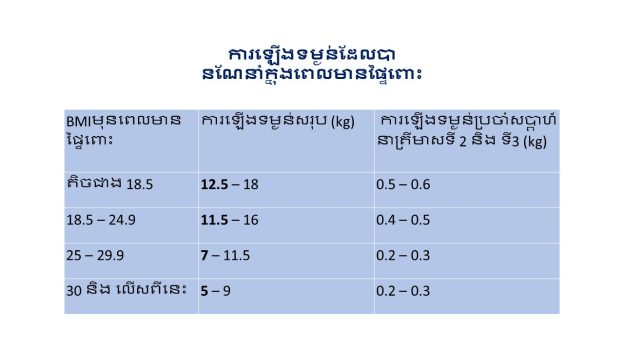
ការឡើងទម្ងន់ដ៏ល្អបំផុតសម្រាប់ម្តាយ
- ផ្អែកទៅលើការវាស់ជាមុននៃសន្ទស្សន៍ម៉ាសរាងកាយ BMI
- ការគ្រប់គ្រងរបបអាហារត្រឹមត្រូវមិននាំឱ្យមានការស្រេកឃ្លាននោះទេ មិនធ្វើអោយមានការការសម្រកទម្ងន់ខ្លាំង ឬ ឡើងទម្ងន់ខ្លាំងឡើយ
- ការស្រកទម្ងន់នៅសប្តាហ៏ដំបូង 1-2 kg គឺមិនបាច់ព្រួយបារម្ភទេ
- ការស្រកទម្ងន់បន្តិចបន្តួចចំពោះអ្នកធាត់គឺមានសុវត្ថិភាព
ការលូតលាស់ជាប្រក្រតីរបស់ទារក (ឆ្លុះអេកូ ការលូតលាស់រាងកាយទារក)
គោលបំណងនៃការព្យាបាលជំងឺទឹកនោមផ្អែមពេលមាន
ផ្ទៃពោះGDM: កម្រិតជាតិស្ករក្នុងឈាមធម្មតា
គោលដៅនៃកម្រិតជាតិស្ករក្នុងឈាមសម្រាប់វាស់ដោយខ្លួនឯង៖
ពេលបង្អត់អាហារ: < 5.3 mmol/l (95 mg/dl)
ក្រោយពេលបរិភោគអាហាររួច:
1 ម៉ោង < 7.8 mmol/l (140 mg/dl)
ឬ
2 ម៉ោង < 6.7 mmol/l (120 mg/dl)
កម្រិតជាតិស្ករក្នុងឈាមដែលភ្ជាប់ទៅនឹងគោលិកាឈាមក្រហម
HbA1c រហូតដល់ 40 mmol/mol
ការណែនាំអំពីរបបអាហារ
- កុំបន្ថែមស្ករ
- កាត់បន្ថយការហូបបាយអង្ករស, ប៉ាស្តាពណ៌ស, នំបុ័ងពណ៌ស, ដំឡូងចៀន
- កម្រិតខ្ពស់បំផុតនៃការទទួលទានកាបូអ៊ីដ្រាត ២០០ ក្រាមក្នុងមួយថ្ងៃ
- អាហារដែលមានកាបូអ៊ីដ្រាតទាប,មានជាតិសរសៃធម្មជាតិ:
- បន្លែ
- បន្លែដែលមានគ្រាប់
- អង្ករសំរូប
- ប៉ាស្តាពណ៍ត្នោត
- គ្រាប់ធញ្ញជាតិ និង ផ្លែឈើជំនួសបង្អែម រឺ របស់ផ្អែម
ការណែនាំអំពីរបបអាហារ
កុំកាត់បន្ថយ, បរិភោគបន្ថែមនូវ:
- ប្រូតេអុីន:
- សាច់, ទឹកស៊ុបសាច់, ថ្លើម
- ត្រីដែលមានខ្លាញ់
- ផលិតផលទឹកដោះគោរដែលឆ្លងកាត់
- ការបំលែងដោយបាតេរីល្អ
- ស៊ុត
- ខ្លាញ់សម្រាប់សុខភាព:
- គ្រាប់ធញ្ញជាតិ, គ្រាប់ពូជ, ផ្លែបឺរ
- ប្រេងរុក្ខជាតិ, ប៊ឺ
- បន្លែ
ការណែនាំអំពីរបបអាហារ
- អាហារចម្អិននៅផ្ទះ, មិនមែនអាហារដែលចម្អិ នលក់រហ័សភ្លាមៗនៅតាមភោជនាដ្ឋាន
- អាហារធម្មតា, មិនមែនអាហារកែរច្នៃ
- ហូប 3 ទៅ 6 ពេលក្នុងមួយថ្ងៃ
- អាហារសម្រន់ពេលល្ងាចតិចតូចអាចហូបបាន
- ក្នុងករណីជាតិស្ករក្នុងឈាមតិចពេលដែលបង្អត់
- អាហារ
សកម្មភាពរាងកាយ
- លុះត្រាតែមានការហាមប្រាមពីពេទ្យរោគស្រ្តី
- កាត់បន្ថយការធន់នឹងថ្នាំអាំងស៊ុយលីន
- ការប្រើប្រាស់គ្លុយកូសដោយធ្វើចលនាសាច់ដុំមិនអាស្រ័យទៅលើកម្រិតអាំងស៊ុយលីន
- លំហាត់ប្រាណអេរ៉ូប៊ីកក្នុងកម្រិតមធ្យមនិងត្រឹមត្រូវ
- ហាត់ប្រាណ រឺ ដើរ 20 - 30 នាទីក្នុងមួយថ្ងៃ
- ដើរ 6,000 ជំហានក្នុងមួយថ្ងៃ
កាព្យាបាលដោយឱសថសាស្ត្រនៃជំងឺទឹកនោមផ្អែមអំឡុង ពេលមានផ្ទៃពោះ GDM
កំណត់សម្គាល់:
- កម្រិតគ្លុយកូសក្នុងឈាមឡើងខ្ពស់ម្តងហើយ ម្តងទៀត
- ជាទូទៅបន្ទាប់ពីការអនុវត្តរបបអាហារខុស ខ្លាំង
ជម្រើសនៃការព្យាបាលតាមបែបឱសថសាស្ត្រ៖
- ថ្នាំទឹកនោមផ្អែម metformin
- អាំងស៊ុយលី
ថ្នាំ Metformin សម្រាប់ជំងឺទឹកនោមផ្អែមអំឡុងពេលមានផ្ទៃពោះ GDM
- ធ្វើអោយប្រសើរឡើងនៃវេទយិតភាពនៃ
- អាំងស៊ុយលីន
- អាចពន្យារការព្យាបាលដោយអាំងស៊ុយលីន និងបន្ថយការប្រើអាំងស៊ុយលីន
- ផ្ទុយពីការព្យាបាលដោយអាំងស៊ុយលីនតែមួយមុខ:
- មិនសូវឡើងទម្ងន់,គ្មានកង្វះជាតិស្ករក្នុងឈាម
- មានជំងឺបម្រុងក្រឡាភ្លើងតិចតួច
- កើតមានតិចតួចនៃករណី កូនកើតមកធំខុសធម្មតា
- និង កង្វះជាតិស្ករក្នុងឈាមចំពោះទារកទើបនឹងកើត

ថ្នាំ Metformin សម្រាប់ជំងឺទឹកនោមផ្អែមអំឡុងពេលមានផ្ទៃពោះ GDM
- ការណែនាំអោយប្រើចំបង: កម្រិតជាតិស្ករក្នុងឈាមពេលបង្អត់អាហារខ្ពស់ (លើសពី 5.3 mmol/l តេស្តឃើញដដែលៗ)
- ចាប់ផ្តើមពី 500 mg បន្ទាប់ពីអាហារសម្រាន់រួច
- បង្កើនកម្រិតថ្នាំបន្តិចម្តងៗ 500 mg រៀងរាល់ 3 ថ្ងៃម្តង រហូតដល់គោលដៅនៃជាតិស្ករក្នុងឈាមតមអាហារ៖
- កម្រិតខ្ពស់បំផុត 1,000 មីលីក្រាម បន្ទាប់ពីអាហារពេលព្រឹក និង 1,000 មីលីក្រាម ក្រោយអាហារសម្រាន់
- ឈប់លេបថ្នាំនេះក្រោយពេលសម្រាលកូន
ការប្រើអាំងស៊ុយលីន សម្រាប់ជំងឺទឹកនោមផ្អែមអំឡុងពេលមានផ្ទៃពោះ GDM
មូលដ្ឋាននៃអាំងស៊ុយលីន (ប្រភេទអាំងស៊ុយលីនដែលមានប្រ សិទ្ធភាពយូរ)
- បន្ថែមទៅលើថ្នាំ metformin ប្រសិនបើកម្រិតអតិបរមានៃ
- ថ្នាំ metformin គឺមិនគ្រប់គ្រាន់
- ចាប់ផ្តើមពី 6 IU នៅពេលល្ងាច
- បង្កើនកម្រិតថ្នាំបន្តិចម្តងៗដោយ 1 – 3 IU រៀងរាល់ 1 – 2
- ថ្ងៃ រហូតដល់គោលដៅនៃការតមអាហារគ្លុយកូសក្នុងឈាម
- បញ្ឈប់ការប្រើបាស់ក្រោយពេលសម្រាលកូនរួច
អាំងស៊ុយលីនដែលមានប្រសិទ្ធភាពខ្លី មុនពេលហូបអាហារ
- ជាទូទៅមិនចាំបាច់ទេបើរបបអាហារគឺគ្មានបញ្ហា

ការអនុវត្តបន្ទាប់ក្រោយពេលសម្រាលកូន
- គ្រាន់តែរស់នៅតាមបែបដែលនាំមកនូវសុខភាពល្អ កុំប្រើថ្នាំពេទ្យ
- មិនចាំបាច់វាស់ជាតិស្ករក្នុឈាមដោយ glucometer ទៀតឡើយ
- ត្រួតពិនិត្យរបៀបវាស់ស្ទង់ការឆ្លើយតបរបស់រាងកាយទៅនឹងជាតិស្ករ (គ្លុយកូស)តាមផ្លូវអាហារ (មាត់) OGTT ក្នុងអំឡុង 3-6 ខែរក្រោយពេលសម្រាល
- ហានិភ័យខ្ពស់នៃការវិវត្តន៍ជាបន្តបន្ទាប់នៃជំងឺទឹកនោមផ្អែមប្រភេទទី 2 ក្នុងអំឡុងពេល 5ឆ្នាំ៖
- ជំងឺធាត់
- ការកើនឡើងនៃជាតិស្ករក្នុងឈាមពេលអង្អត់អាហារ
- GDM ដែលត្រូវបានព្យាបាលដោយអាំងស៊ុយលីន
- ប្រវត្តិគ្រួសារដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី 2
- ចំពោះហានិភ័យទាប:
- របៀបរស់នៅដែលនាំមកនូវសុខភាពល្អ
- ការបំបៅដោះកូន
